近年罹患率が急速に上昇していると言われている前立腺がん。
その前立腺がんの診断や治療についてお話しします。
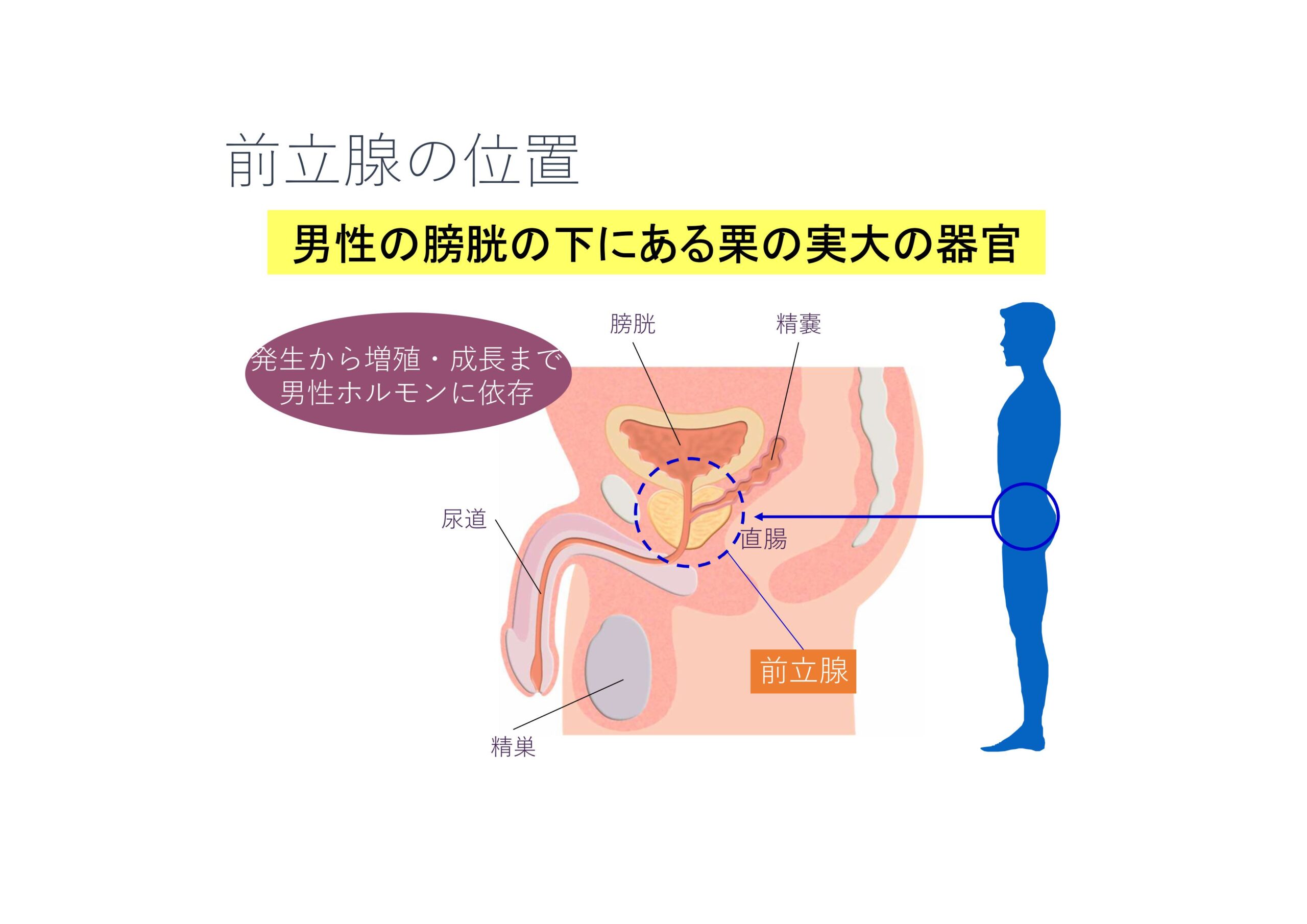
前立腺とは
前立腺は栗の実くらいの大きさで膀胱のすぐ下にあり、尿道が前立腺の真ん中を通っています。
精子への栄養補給や精液の濃縮などを行う男性特有の器官で、
男性ホルモン(アンドロゲン)の影響を受けることが多い器官です。
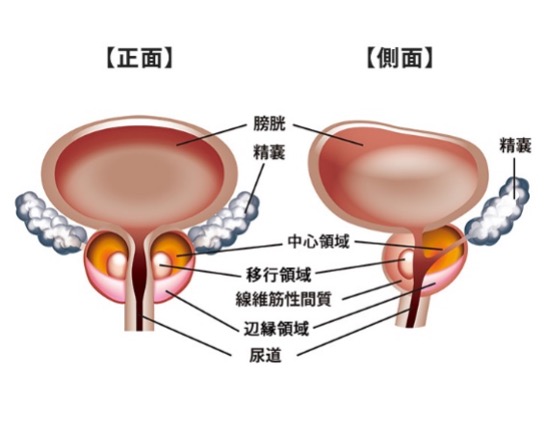
~前立腺の解剖図~
前立腺がんとは
前立腺がんは、細胞が正常に増殖する働きを失って、異常な細胞が修正されることなく
増えてしまうことで発生します。一般的には前立腺がんの進行は緩やかであると言われていますが、
一部では急激に進行する場合もあります。
前立腺がんは男性のがん罹患数の1位を占めており、近年増加傾向にあります。
2021年には、95,584例(人)が全国で前立腺がんと診断されています。
50~70代の中高年男性に多くみられる傾向があります。
出典:国立がん研究センター「前立腺がん 患者数(がん統計)」
https://ganjoho.jp/public/cancer/prostate/patients.html
前立腺肥大症との違い
前立腺がんとよく似た症状を持つ疾患に、前立腺肥大症があります。最近おしっこ近いなぁってありますか?-前立腺肥大症について
前立腺がんと同じく50歳代以上の男性に多くみられ、肥大した前立腺が尿道を圧迫することで起こる、
頻尿や残尿感などの排尿障害が主な症状です。前立腺がんと同時に起きることも多い疾患ですが
それぞれ別の病気です。
また、前立腺がんの多くが尿道から離れた辺縁域(外腺)に発生するのに対し、
前立腺肥大症はより尿道に近い内腺に発生します。
正しい診断と治療を受けるためにも、排尿障害などの症状がみられる場合は、
泌尿器科の受診をおすすめします。
前立腺がんの原因
前立腺がんの多くは男性ホルモン依存性で、男性ホルモンの影響を受けて増殖します。
リスク因子としては年齢、家族歴、食事などがあげられています。
年齢
決定的な原因は明らかになっていませんが、加齢に伴い発症する可能性が高くなることが
わかっています。前立腺の成長に関わる男性ホルモンのバランスの崩れが、がんの発症と
進行に関係すると考えられています。
家族歴
家族内に前立腺がんを発症された人がいる場合、前立腺がんにかかるリスクは
2倍~5倍程度に及ぶと報告されています。
食生活
食生活と前立腺がんとの因果関係は明らかになっていませんが、脂肪の多い食事や
緑黄色野菜の摂取不足といった食生活が、前立腺がん罹患率上昇の背景にあるのではないかと
言われています。
前立腺がんの症状
前立腺がんは前立腺の真ん中を通る尿道から離れた辺縁部の外腺にできることが多いため、
排尿の症状が出にくく、初期ではほとんど症状がありません。
しかし、がんが進行し、尿道を圧迫するようになると排尿障害などを起こします。
自覚症状
初期の前立腺がんは無症状である場合も少なくありませんが、
自覚症状として以下のようなものが挙げられます。
- 排尿障害:排尿困難、頻尿、尿失禁、残尿感など
- 排尿時の痛み
- 尿や精液に血が混じる
- 尿閉(尿が出なくなる) など
血液やリンパ液を介してリンパ節や骨へ転移をきたす場合もあります。
このときは次のような症状が現れることがあります。
- 背中や腰の痛み
- 足のしびれ
- 足や陰嚢、下腹部のむくみ など
診断・検査
前立腺がんを診断する手順は右図のとおり、各種検査を行った後に針生検を行い、前立腺がんが確定した場合には病期(ステージ)の確定に進みます。

PSA(血液)検査
PSA(Prostate Specific Antigen)とは、前立腺で特異的に作られるたんぱく質の一種で、
前立腺特異抗原とも呼ばれます。ほとんどは前立腺から精液中に分泌されますが、
一部が血液中に取り込まれるため、健康な人の血液中にも存在します。
前立腺がんや前立腺肥大、炎症があると、血液中にPSAが大量に漏れ出します。
このためPSA値が高くなった場合は、前立腺に前立腺がんや前立腺肥大、前立腺炎など、
何らかの病気や傷があると考えられ、より詳しい検査を受ける必要が生じます。
PSA値の正常値は年齢によって異なり、高齢の方ほど高くなる傾向があります。
~基準値~ ~4.0ng/ml
(年齢階層別基準値)
| 64歳以下 | ~3.0ng/ml |
| 65~69 歳 | ~3.5ng/ml |
| 70歳以上 | ~4.0ng/ml |
このような理由からPSA検査は前立腺がんを早期発見するのに
有用な血液検査となるとされています。
PSA値が高いほど前立腺がんの疑いが高くなりますが、先に述べたように年齢や炎症でも
数値が高くなることがあるため、たとえ基準値を超えていても、
症状を確認してから次の検査段階に進むようになっています。
直腸診(DRE)
前立腺は直腸に接しているため、肛門から指を入れることで前立腺の形状を知ることができます。
触診を行って、前立腺の大きさ、しこりの有無、表面の弾力性を確認します。
前立腺が弾性のある硬さであれば前立腺肥大症、
石のように硬い場合はがんの疑いありと判断します。
超音波(エコー)検査
超音波を用い、前立腺の大きさの測定・形状などを確認します。
またエコーの反応でがん疑いの箇所を確認することもできます。
MRI検査
さらに詳しく状態を検査する場合にはMRI検査を行います。
当院では近隣の医療機関で受けていただくため速やかに手配致します。
画像検査の結果は当院でご説明致します。
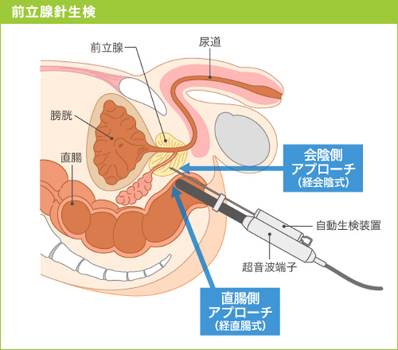
前立腺針生検
上記の各検査の結果から、がんが疑われた場合には前立腺針生検を行います。
前立腺の組織を採取して、顕微鏡でがん細胞の有無やがんの性質などを調べる検査です。
当院では日帰りで検査を行っております、詳しい内容はこちらその他の日帰り手術・検査。
~前立腺針生検(図)~
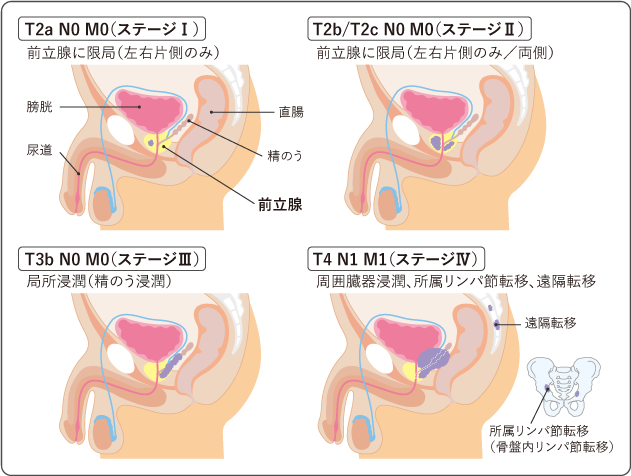
病期(ステージ)診断
前立腺針生検でがんと診断された場合は、CT・骨シンチグラフィなどの画像診断
(近隣医療機関で撮影した結果を当院でご説明します。)を行い、
前立腺がんの広がりや転移の有無を調べ、病期(ステージ)を確定します。
前立腺がんの病期は
がんの大きさや位置(T分類)
前立腺近くのリンパ節への転移の有無(N分類)
離れたリンパ節や臓器、骨への遠隔転移の有無(M分類)
のTMN分類を用いて表すのが一般的です。
また、病期の他に、悪性度を示すグリソン・スコア(Gleason score)という指標もあります。
グリソン・スコアでは、前立腺生検で得られたがん細胞のうち、表面積の広いほうから
ふたつの組織像について5段階評価し、その点数を合計したものをいいます。
グリソン・スコアが
6以下のがんは性質のおとなしいがん、
7は中くらいの悪性度、
8~10は悪性度の高いがんとされます。

治療
治療は病期診断の結果と悪性度リスク分類、および標準治療ガイドラインを中心に、
患者さまの希望や生活環境、年齢などを含めた身体状態など総合的に考慮して話し合い
決定していきます。
監視療法 治療は行わず経過観察のみを行う
手術 開腹術/腹腔鏡下手
ロボット支援下手術 ←近年はほぼ主流となっています
放射線治療 外照射/組織内照射/陽子線/重粒子線
薬物治療 ホルモン療法/化学療法/免疫療法/分子標的療法など
病状や、身体の状態に応じて治療方法は都度検討されていきます。
気になる場合はまず受診を
前立腺がんに限ったことではありませんが、健診などで要再精査になったり、
普段の生活でいつもと違うと感じることがあればかかりつけ医への相談をご検討ください。
特に前立腺がんでは、その精度の高さが認められているPSA検査数値が標準を超えてきた場合は、
泌尿器科に相談し、身体の状態を確認することは有効的です。
早期にがんを見つけることができれば、患者さまご自身の負担も少なくて済むことになります。
当院では初診時から検査、治療まで丁寧に説明し、患者さまの意思決定で全力サポートします。
また、手術・放射線治療・化学療法につきましては基幹病院で入院、
通院中も安心して治療を継続していただけるよう連携を図っております。



 ご予約はこちら
ご予約はこちら

